無痛分娩
当院の無痛分娩
無痛分娩(和痛分娩)とは出産時の様々な痛みに対して麻酔を使って痛みを和らげる分娩方法です。
当院では無痛分娩で用いられる最も一般的な「硬膜外麻酔」を行っています。
ひとりひとりの分娩進行に合わせて麻酔の量を調整しながら産科医、麻酔科標榜医、助産師、看護師などの専門スタッフと連携して安心安全で満足いくお産を目指します。
| 無痛分娩にかかる費用 |
¥80,000 ~ ※分娩費用に別途加算されます |
|---|---|
| 当院の医療体制 |
常勤医師 4名 非常勤医師 2名 |
| 無痛分娩麻酔管理者 |
中野 嵩大 医師 経歴
資格
所属学会
|
| 高次施設との連携 |
|
メリット
- 陣痛の痛みが軽減される。
- 痛みのストレスから解放され穏やかな気持ちで赤ちゃんを迎えることが出来る。
- 分娩後の体力温存ができ産後の回復も早い。
- 緊急帝王切開となった場合スムーズに移行できる。
デメリット
- 分娩第 2 期が長引くことがある。
- 吸引・鉗子分娩の割合がやや高くなる。
- 麻酔による合併症を引き起こす恐れがある。
稀に起こる合併症:
血圧低下、麻酔注入後の胎児心拍低下、尿意の低下、下半身の感覚低下、発熱など
極めて稀な合併症:
局所麻酔中毒、高脊椎麻酔、硬膜外血腫
硬膜外麻酔とは
無痛分娩の一般的な麻酔の方法です。硬膜外腔というスペースに硬膜外カテーテルを挿入し痛みの程度に応じてお産まで麻酔薬を注入します。
痛みの程度とお産の進行により麻酔薬の量や種類を調整します。
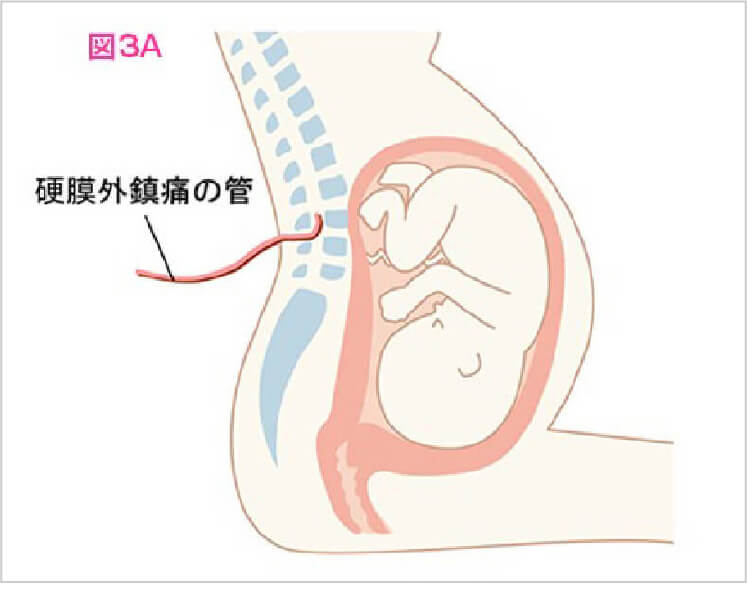
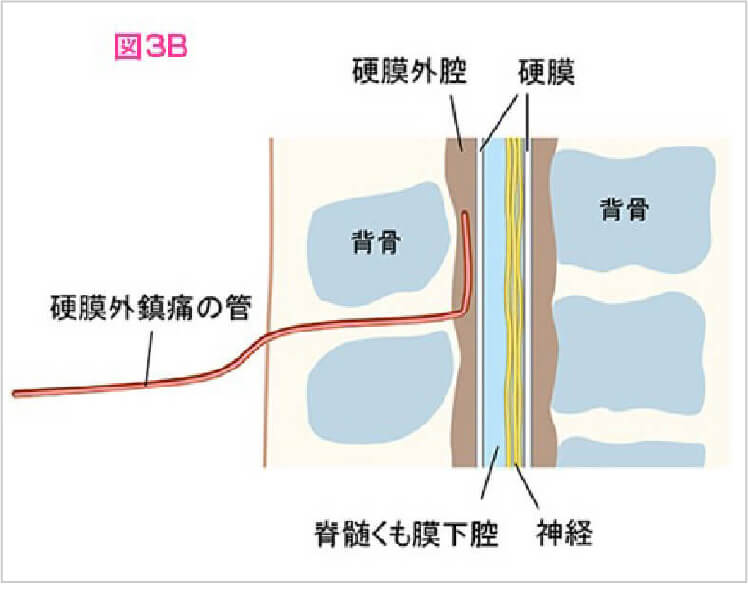
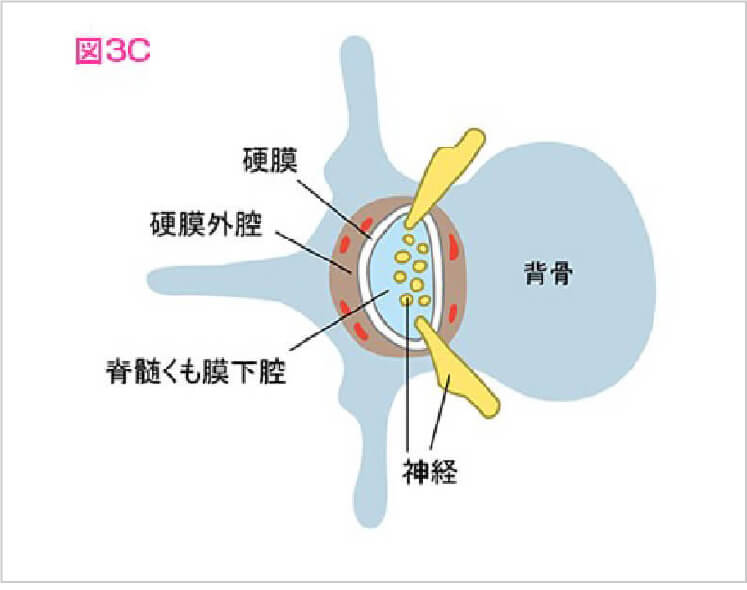
日本産科麻酔科学会ホームページより引用
無痛分娩実施までの流れ
妊娠中から入院までの流れ
当院では計画無痛分娩を原則としております。
硬膜外麻酔法を用いて分娩時の痛みを和らげる方法を無痛分娩といいます。
※無痛分娩は痛みがなくなると誤解されることがありますが、正確には痛みを和らげる方法となります。
初めての
妊婦健診
- 無痛分娩講座のご案内をします。
- 講座予約
-
講座受講
(受講時に同意書お渡し)
35週
無痛分娩に関する同意書提出
※36週未満までには必ず提出してください。
36週以降
医師の診察により、無痛分娩が可能か判断します。
37週以降
無痛計画分娩の日程を決めます。
38週以降
入院
経産婦さんは、無痛分娩当日の朝から入院することもできます。
詳細は、妊婦健診の時にご相談ください。
里帰り分娩で無痛分娩希望の方は分娩予約連絡の際に希望であることをお伝えください。BMI30 以上の場合希望に添えない場合がございます。早い週数でのご連絡をお願いいたします。
入院してからの流れ
入院当日
8:00
計画無痛分娩予定入院
胎児心拍モニター
診察
子宮頸管熟化腟用剤(プロウペス)挿入
14:00頃
硬膜外麻酔チューブ挿入 麻酔効果確認のためテスト注入
16:00頃
診察
熟化腟用剤抜去
必要時
子宮頚管拡張剤(バルーン)挿入
夜間
適宜胎児心音チェック・胎児心拍モニター
陣痛発来時には痛み具合で無痛開始
翌朝
7:00
診察
胎児心拍モニター
8:30
モニタリング・子宮収縮剤の点滴にて分娩誘発開始
陣痛の痛み具合で希望により無痛開始
※お産終了後、清拭時に硬膜外麻酔チューブを抜きます。
入院当日
8:00
計画無痛分娩予定入院
胎児心拍モニター
診察
子宮頸管拡張器(バルーン)挿入
9:30頃
子宮収縮剤の点滴にて分娩誘発開始
陣痛発来、硬膜外麻酔チューブ挿入 子宮頚管拡張剤(バルーン)抜去
陣痛の痛み具合で希望により無痛開始
※お産終了後、清拭時に硬膜外麻酔チューブを抜きます。
JALAサイトには無痛分娩についての一般的な情報も掲載されておりますので関心がある方は是非ご覧ください。
説明内容を十分に理解して納得されたうえで無痛分娩を選択される場合は、同意書にご署名ください。

